2022年05月26日(木)公開
「なるべく近道して妊娠したいので保険適用は諦めています」...不妊治療『保険適用の明暗』対象外の治療あり...助成金撤廃で負担増の人も
特命取材班 スクープ
保険適用の範囲が広がった不妊治療。「不妊の原因の検査」や「原因疾患の治療」は以前から保険適用だったが、今年4月から新たに保険適用となったのが『一般不妊治療』と『生殖補助医療』だ。一般不妊治療には「タイミング法」や「人工授精」、生殖補助医療には「体外受精」「顕微授精」「男性不妊の手術」などの治療が含まれる。2019年の出生児の14人に1人は体外受精か顕微授精で生まれていて、不妊治療は身近ものになってきているが、新たな課題も出ているという。関係者らを取材した。
保険適用によって「早くからチャレンジすることができる」

取材班は大阪市北区にある「HORACグランフロント大阪クリニック」を訪れた。特殊な顕微鏡を操作する医療従事者。そこで行われているのは“生命誕生の第一歩”に向けた医療行為だ。
(HORACグランフロント大阪・胚培養士 宮本有希さん)
「実際に卵子の方に精子を注入する。細かい振動を与えて卵子の周りの殻の部分に穴を開ける」
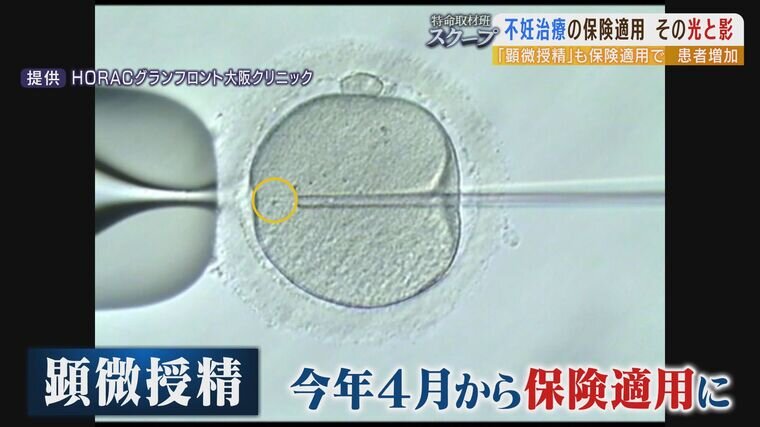
髪の毛よりも細いわずか7ミクロンの針を使って、精子を卵子へと注入していく。『顕微授精』と呼ばれる最先端の医療で、今年4月から保険が適用されることになった。

(HORACグランフロント大阪・胚培養士 宮本有希さん)
「高額だからなかなか金銭的に難しくてできないから、『お金を貯めてから』と考えている間にどんどん年齢が上がってしまう。そういう方々にとっては保険適用されることでもっと早くからチャレンジすることができる」
『不妊治療の保険適用』で自己負担は原則3割に
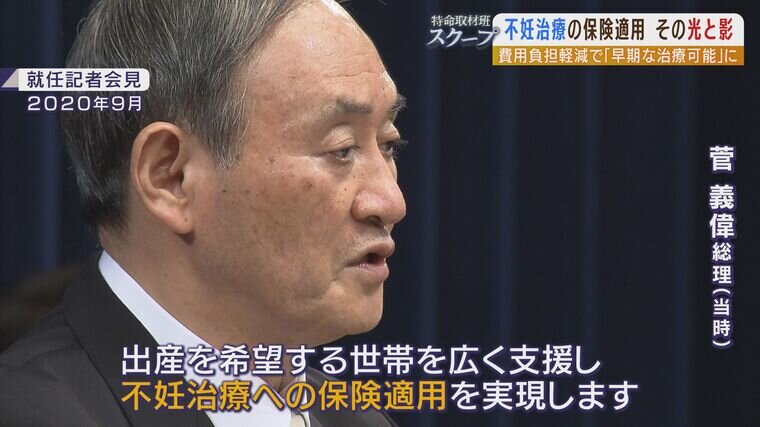
菅義偉前総理が少子化対策として推し進めた『不妊治療』への公的医療保険の適用。
(菅義偉総理(当時) 就任記者会見 2020年9月)
「出産を希望する世帯を広く支援し、不妊治療への保険適用を実現します」
わずか1年半という異例の速さで実現した。

患者の自己負担は原則、治療費の3割。治療開始時点の女性の年齢が、40歳未満の場合は通算6回まで、40歳~43歳未満の場合は通算3回までと制限が設けられている。こちらのクリニックでは、1回41万8000円~かかる体外受精(※採卵~新鮮胚移植)が、保険適用で11万7000円~で受けられるようになった。
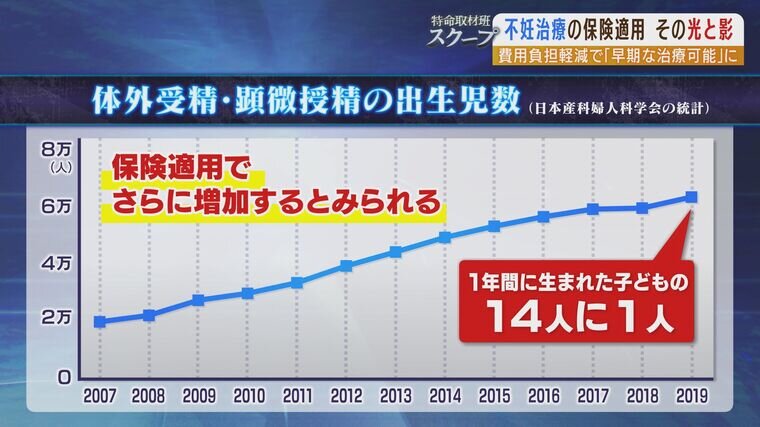
日本産科婦人科学会によると、1990年代に不妊治療を受ける患者が増え始め、2019年には1年間に生まれた子どもの14人に1人が体外受精などを経て生まれるなど、少しずつ身近なものになっている。保険適用で患者は今後さらに増えるとみられる。
保険適用で負担軽減と思いきや「私は保険適用にはならない」

大阪府内に住む坂口香さん(41・仮名)。8年前に長男を不妊治療で授かり、今は第二子を授かるために治療を続けているという。

(不妊治療を受ける坂口香さん(仮名))
「今までかかった治療費を記したノートです。(Q桁がすごいですね)桁がね、全然違いますね。『398万1900円』、これが今の病院に移ってから2年半でかかった金額です。(息子が)なんで僕の家には、みんな弟とか妹がいるのに、僕の家には赤ちゃんがこないんだろうっていうのをよく言うんですけど。息子の願いも叶えてあげたいなと」
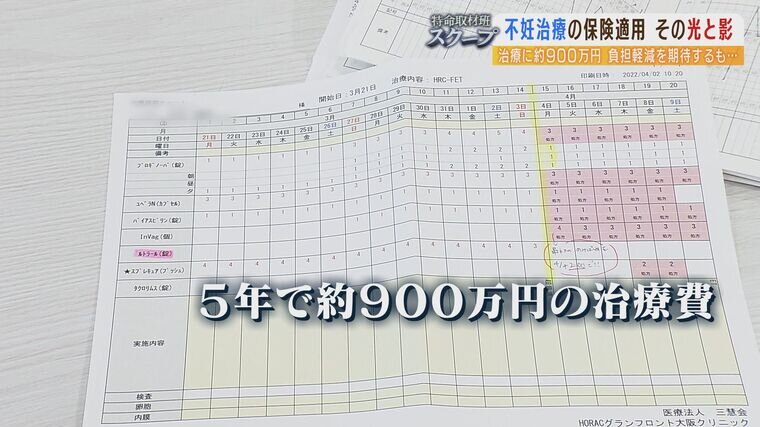
坂口さんは5年ほど不妊治療を続けていて、これまでにかかった費用は約900万円。4月から始まった保険の適用で負担は軽減されると思っていた。しかし…。

(不妊治療を受ける坂口香さん(仮名))
「ショックでしたね。不妊治療の中で使用されているお薬とか治療方法とか、そういうものが保険の適用外になるものだということで、おそらくその治療を続けていくのであれば、私は保険適用にはならないみたいなので」
治療方法や薬によっては保険適用外…複雑な運用

今回、厚労省は「タイミング法」「人工授精」「体外受精」「顕微授精」などを保険の対象としている。一方で、長期間治療を続けている患者らは症状に合わせて特殊な薬や最新の医療を受けていて、一部は先進医療として保険適用が認められたが、保険適用が見送られたものもある。

(HORACグランフロント大阪の薬剤師)
「プレマリンとか、貼り薬のエストラーナテープというお薬があり、早発卵巣不全の方に使っていくお薬なのですけれども、そういった方に対する適用は今回なかったようです」
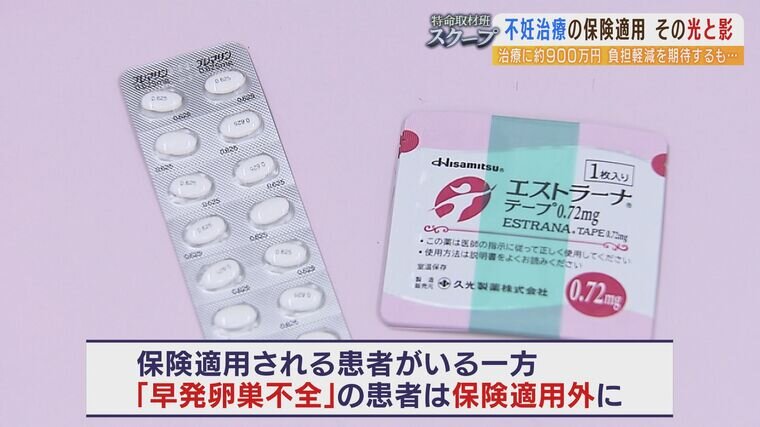
この薬はホルモンを調整するもので、保険が適用される患者がいる一方、卵巣機能が低下して妊娠が難しい『早発卵巣不全』の患者には保険適用外となるなど、運用は複雑だ。
(HORACグランフロント大阪の薬剤師)
「代用薬は現状ないですね。(薬を使えば)妊娠できる可能性のある患者さんなのに、そういった病態だからといって適用にならないのはなんでかなと思いました」
さらに原則、保険診療と自由診療の混合は認められていないため、保険適用外の薬が処方されると、全ての治療が自由診療となり全額負担となるのだ。
『保険適用外の薬』『助成金制度の撤廃』で負担増加へ

坂口さんが5年間書き続けたノート。これまで費やした治療費や治療内容が細かく記されている。保険が適用されるからといって後戻りできない実情がある。

(不妊治療を受ける坂口香さん(仮名))
「いち早く子どもがほしいとか妊娠したいという方が行くところなので、『保険適用にならないんだったらこの薬は諦めます』っていう人は多分そんなにいないと思うんですね。私もなるべく近道して妊娠をしたいので。なので保険適用は諦めています」

今回の保険適用で坂口さんはさらに窮地に追い込まれたと話す。
(不妊治療を受ける坂口香さん(仮名))
「補助金で返ってきていたのを、また次の治療にあててとやってきたので、4月からはそれも期待ができないので、お給料からとか貯金を崩して治療費を払っていくという形になります」
国はこれまで体外受精などの不妊治療1回につき、所得制限なく(2021年1月以降制限が撤廃)、最大で30万円(6回まで)の助成金を出していた。しかし保険の適用でこの制度は撤廃された。
医療機関側『患者増加に対応する人員不足』『新技術導入の遅れ』を懸念

まさに保険適用の“光と影”。医療機関側も複雑な思いを抱えていた。
(HORACグランフロント大阪クリニック 森本義晴理事長)
「極端に言えば、3か月ごとに新しい技術が出現して、それを確かめながら使っていくみたいな部分が非常に多かったんですね。保険の行政の下で我々が治療することになると、保険でカバーするのに適当かどうかを審議していただく。半年、1年かかるわけじゃないですか。そうすると審議が終わったころにはその技術が古くなっている可能性があるんですね。新しい技術の導入が遅れる」
医療機関としては、保険適用で患者が増えることを歓迎しながらも、新たな問題に直面している。
(HORACグランフロント大阪・胚培養士 宮本有希さん)
「当院でしたら顕微授精の見習いに入れるまでに3~4年はかかるかなと思いますね」

体外受精などは『胚培養士』と呼ばれる技術者が行っているが、特殊な訓練が必要なため、患者が増加することで人員不足や負担が増えることが指摘されているのだ。
(HORACグランフロント大阪クリニック 森本義晴理事長)
「神経を使う仕事なので、精神的な安静というか、ある程度やっぱり胚培養士の数がいないと非常にストレスが大きくなるんですね。できるだけ心が健康な状況で仕事をしていただくという環境を整備する必要がある」
AIで胚培養士の負担軽減を目指す取り組みも
こうした問題を解決するための取り組みも始まっている。顕微鏡などを扱う「オリンパス」の科学事業を担当する「エビデント」が開発しているのは「AIが精子を自動判別」する技術。
(エビデント・クリニカルマイクロスコープソリューション戦略 足立健課長代理)
「AI開発というものに取り組んでおります。胚培養士さんが良いと判断されるものをピックアップしやすいような補助ができている形になっています。胚培養士さんの負担軽減、ひいては患者様のお役に立てていければいいかなと考えております」

1000体以上の精子の画像を学習したAIが、精子の「動き」が良好なものは黄色い線、「形」が良好なものは青い枠で表示する。胚培養士が顕微授精などをする際、精子を選ぶ参考にできるというもので、胚培養士の負担軽減などを目指すという。

不妊治療の技術は、まさに日進月歩。治療をこれからも続けていく坂口さん一家は、保険の適用によって社会の理解が進むことを期待している。
(不妊治療を受ける坂口香さん(仮名))
「保険が使えない治療をしているっていうのは、イコール特別なことをしているようなイメージじゃないですか。みんながしていないようなことを特別にやっているというのが、ちょっと言いづらいところなのかなっていうのがあります。好きで不妊治療を始めた訳ではないので、何かしらの補助金とかを考えてもらえたらありがたいです」
2022年05月26日(木)現在の情報です