今年2月、クルーズ船「ダイヤモンド・プリンセス」で大規模な感染拡大が起きた新型コロナウイルス。大阪はびきの医療センター(大阪府羽曳野市)で感染症対策チームの委員長を務める橋本章司医師は、関西ではいち早く患者3人を受け入れた。見えない敵であり未知のウイルスでもある新型コロナウイルス。緊急事態宣言は解除され、感染者の大幅増は見られなくなったものの、まだ油断はできない。いかにして予防し、正しく恐れるか。橋本医師に聞いた。
緊張感が高まる中での患者受け入れ

―――病院は広大な敷地にありますね。
1952年に「大阪府立結核療養所羽曳野病院」つまり結核患者の専門病院として開所しました。今ある高層の病棟は1973年に建てられたものです。結核患者は減ってきていますが、さまざまな感染症に大阪府として対応する12ある感染症指定医療機関の1つとなっています。

―――今年2月、クルーズ船「ダイヤモンド・プリンセス」で新型コロナウイルスに感染した乗客3人が病院に運ばれてきました。
今年2月21日の深夜2時に運び込まれてきました。(深夜になったのは)ほかの人たちと接触しないためです。患者さんはみな疲れていましたし、医療スタッフには緊張感が高まっていました。当時はまだ新型コロナウイルスがどのようなものなのか、よく分かっていませんでしたから。これまでに受け入れた新型コロナウイルスの患者は68人(2020年5月末時点)。感染拡大に対応するため、今年3月下旬に病棟の一部を新型コロナウイルスの患者専用にしました。
意外としている! 「ダメなマスクの着け方」

―――感染症患者の病棟を見せて頂きたいのですが。まず、マスクの着用ですね。
意外とみなさんご存知ないのですが、マスクには正しい装着法があります。マスクの表側は水をはじくようになっていて、内側はケバ立っています。このケバ立っているほうを内側にします。装着する前にマスクの上の針金の部分をつまんで、鼻の形を作って、マスクのひもを耳にかけます。その後にあごまで広げます。
―――マスクが下にずれてしまった場合は?
マスクが下にずれてしまうと、ついついマスクの中心をつまんで上げてしまいますが、これは駄目です。ちょうどマスクの中心部は、口から飛んだ飛沫が付く場所です。この場所をつまんで摺り上げると飛沫がついた部分が顔のほかの部分についてしまいます。正しくはマスクの横を持って全体を一度顔から十分に離して、顔のほかの個所に飛沫のついた部分が触れないように注意して、装着し直すのが正しい方法です。
徹底的に施された「病院内の感染対策」

―――感染症患者の病棟では、どのような対策をしていますか?
病棟に入るとすぐに外来患者の受付があります。受付と患者は完全にガラスで遮断されていて、開いている箇所は下にある小さな受け取り口だけです。遮断しなければ、お互いが話すことで飛沫感染の恐れが高まります。人と人とを遮断する工夫、これが新型コロナウイルスの感染対策で大切なことです。待合室でも人とは接触させない、排気の流れを一方向にしてウイルスを室内に蔓延させない、などの工夫をしています。

―――感染患者の病室には、どのような工夫が?
「グリーンゾーン」と「レッドゾーン」を厳しく区分けしています。ナースステーションは清潔で安全な「グリーンゾーン」です。「レッドゾーン」は患者や陽性の疑いのある人がいるエリア。ここに入るとそのままでは「グリーンゾーン」に戻れません。防護服は「グリーンゾーン」で着用し、戻るときは「レッド」と「グリーン」のちょうど中間を意味する「イエローゾーン」で脱ぎ、廃棄します。
軽症なのに肺に大きな影「中国と欧米でウイルスのタイプが違う」

―――最初に受け入れられたのは、クルーズ船「ダイヤモンド・プリンセス」の患者でした。その時の印象は?
乗員乗客3711人のうち712人が感染。それぐらいの感染者数でよく済んだな、と思いました。クルーズ船は感染しやすい条件がいくつもあります。もっと感染が広がると思っていました。私どもの病院に受け入れた患者3人は、幸い全員軽症でした。肺の状態はどうかと思い、CTを撮って調べますとすごい影がありました。CTを見て実に驚きました。
―――CT画像の肺の状態で言うと、もっと重症なレベルですか?
そうです。同じような肺の影で、欧米からのウイルス感染の患者は結構重症です。明らかに中国のとはウイルスのタイプが違っていました。今になって考えるとそういう感じです。
―――今後もウイルスの変異はありますか?
可能性はありますね。2009年の新型インフルエンザの時、メキシコ、アメリカと感染が広がり、日本はグルっと回ったものが入ってきました。日本に来たときは、それほど病原性は高くありませんでした。当然ながら患者は隔離病棟に入れましたが、重症化することなく退院しました。普通の感染症で済んだのです。今回の場合は第2波がむしろ重症だったけれど、第3波がもっと重症になるかは分かりません。
感染対策で大切なこと「目、鼻、口にウイルスを入れない」
―――今後、経済を回復させる過程で、患者の数は増えますか?
今回のことで、感染経路をしっかり学んで対策をたてて実践すれば、そんなに増えないと思っています。大阪の場合はほとんどが病院、介護施設でのクラスターです。どのような場面で感染しているのかというと、やはり高齢者への食事介助などいろいろなお世話をする、顔を近づけて話す、というケースです。
―――今後の感染対策で大切なことは?
要は人と人の接触をいかにして減らすかですね。服や顔に付着したウイルスを目、鼻、口に入れない限り感染はしません。飛沫感染もありますが、四六時中、口を開けていなければ、そう心配はありません。要はウイルスを目、鼻、口に入れない。目、鼻、口に入れないよう手をアルコールでしっかり洗って乾燥させることが大切です。
―――抗体検査はやった方がいいですか?
やった方がいいと思います。あまり重症でない人が多くて、感染しやすいとなると、無意識に感染を広げてしまいますので、感染を防ぐことはできません。感染した人が分かれば対策は立てやすくなります。この病気を乗り越えたと評価するには、抗体検査か感染方法が全て分かるとか、ワクチンを開発するしかありません。
意外と身近なところにヒントが隠れている...「うがい」
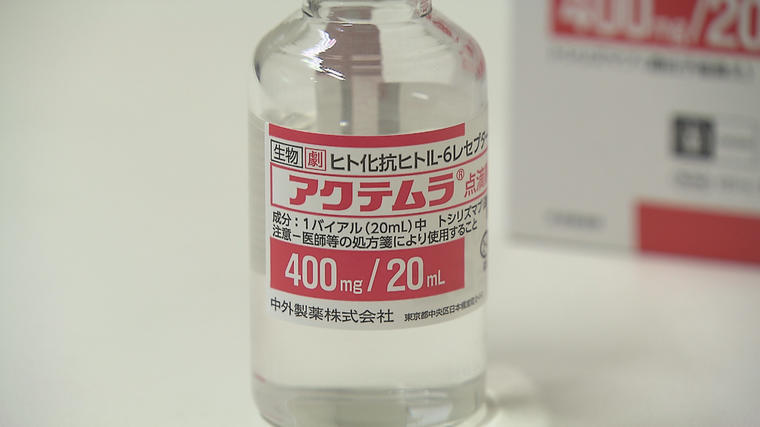
―――既存薬での臨床試験をされていますね。
リウマチ治療薬の「アクテムラ」を使っています。「アクテムラ」は、ウイルスが引き起こす免疫反応の暴走を抑える働きがあると考えられている薬です。これまでに重症になる前の13人の患者に投与したところ、全員肺の状態が良くなりました。この病気は15分、30分で急に悪くなることがあります。そうなってからでは、人工呼吸器を起動する前に命に直面することがあります。だから早め早めに対応することにしています。タイミングを逃すと命の危険が高まりますので、そういう状態のちょっと前に投与しました。
―――ほかの臨床研究は?
今、面白い試みをやっています。なにかと言いますと、口の中にウイルスがいて、調子の悪い時に肺に落ち込み重症化します。であれば、口の中にいるウイルスをうがい薬で減らして、肺炎の予防ができるのではないか、と考えました。そこで、うがい薬の臨床研究を始めています。ウイルスが減ることは既に確認ができています。だから外から帰った時と寝る時、誤嚥で肺に落ち込むことあるので、帰った時と寝る前に重点を置いて、口の中をうがいして肺炎予防ができないかという研究です。重症化予防や感染予防の答えは意外と身近なところにあるのかも知れません。
―――最後に橋本医師にとってリーダーとは?
5年後10年後の医療を見据えて、小さなことからまず取り組んでいく。また、周りで頑張っている人がたくさんいます。そういう人たちを手助けして励まして、すると自分も笑顔になれる。そういうことできる人がリーダーだと思います。
■橋本章司 医師
1963年、大阪市で生まれる。1983年、大阪大学医学部入学。2004年、大阪大学医学部付属病院感染制御部助教、2011年、大阪府結核予防会大阪病院内科・診断検査部長などを歴任。大学では、ノーベル医学・生理学賞を受賞した本庶佑医師の講義を受けたことも。専門は内科。主に結核と膠原病に携わる。
※このインタビュー記事は、毎月第2日曜日のあさ5時40分から放送している『ザ・リーダー』をもとに再構成しました。
『ザ・リーダー』(MBS 毎月第2日曜 あさ5:40放送)は、毎回ひとりのリーダーに焦点をあて、その人間像をインタビューや映像で描きだすドキュメンタリー番組。
過去の放送はこちらからご覧ください。









